Discusión
11- CAPÍTULO VII:
Discusión
Las afecciones bucales constituyen un importante problema de salud por su alta prevalencia, demanda pública y fuerte impacto sobre las personas y la sociedad en términos de dolor, malestar, limitación y discapacidad social y funcional, así como también por su efecto sobre la calidad de vida de la población.
La enfermedad bucal es la resultante de condiciones específicas de la salud: respuestas a la exposición a determinados agentes bacterianos, dieta rica o carente de carbohidratos, fluoruros, hábitos higiénicos bucales, acceso a la atención estomatológica, adquisición de conocimientos sobre problemas bucodentales, responsabilidad individual con su propia salud, asistencia sistemática a los servicios y otras.
Por esas razones consideramos que nuestro mayor esfuerzo debe estar dirigido a reducir la frecuencia de las afecciones bucales mediante un incremento de las actividades de promoción, prevención y educación sanitaria, donde desempeña una relevante función la educación para la salud, por cuanto influye favorablemente sobre los conocimientos, actitudes y comportamientos de los individuos, grupos y colectividades.
En las últimas décadas, la población mundial de personas discapacitadas ha aumentado considerablemente. Esto se debe principalmente a los adelantos en las áreas de neonatología y pediatría, que permiten salvar a bebés que anteriormente no habrían sobrevivido. Este aumento paulatino de la población de pacientes especiales lleva a una mayor demanda de tratamientos dentales dirigidos a dichos pacientes (Pirela MA, 1999).
Los pacientes discapacitados, ya sea física o mentalmente, requieren de un especial cuidado de la salud oral por parte de los familiares y odontólogos, ya que muchas veces la disminución de sus facultades dificulta o imposibilita un autocuidado. A esto se suma la mayor prevalencia de ciertas patologías orales como enfermedad periodontal, lesiones de tejidos blandos, maloclusión y problemas articulares. El tratamiento de las maloclusiones es importante para restablecer el correcto funcionamiento del sistema ortognático ((Machuca C, 1999).
Si consideramos que una de las acciones básicas de las políticas sanitarias para promover y proteger la salud de los individuos y la de la comunidad es la educación para la salud bucal, la tarea de transmitir información y prevención odontológica debe comenzar en la infancia. En este proceso, el odontólogo, los padres y el docente deben transformarse en colaboradores estrechos y protagonistas activos. En este trabajo, se intenta que la comunidad odontológica planifique con la comunidad educativa acciones de salud bucal duraderas, y en especial con el maestro, que convive diariamente con el niño y se vincula con frecuencia con sus padres.
Para ello el presente trabajo se planteo en tres (3) etapas con 3 grupos homogéneos internamente pero heterogéneos entre sí.
El primero constituido por maestros de Educación Especial al frente de niños con discapacidad que fueron entrevistados acerca de su participación en actividades de Educación para la salud bucal, específicamente competencias de cepillado en los alumnos a su cargo.
El segundo grupo constituido por padres de niños que al concurrir por primera vez a la consulta odontológica fueron interrogados acerca de sus saberes generales sobre enfermedades bucales, hábitos, alimentos más y menos peligrosos para la salud bucal de sus hijos, etc.
El tercer grupo fue subdividido en dos subgrupos: por un lado niños con discapacidad hijos de los padres encuestados que concurrían por primera vez y a los cuales se les realizó un examen de tejidos orofaciales bucales y peribucales, funcionamiento, tono, posturas. Y el otro subgrupo de niños que concurren por demanda espontánea a la consulta y que ya se encontraban en tratamiento, y en los cuales pudo evaluarse qué tipo de prestaciones odontológicas se les realizó.
Las entrevistas y los examenes se realizaron durante el periodo Abril-Julio de 2009.
De ellos pudo observarse lo siguiente:
A nivel escolar:
- Disparidad entre la matrícula escolar y la cantidad de establecimientos. Aparentemente no se tendría en cuenta la discapacidad en algunas de ellas para limitar la matrícula.
- En muchos casos, los docentes se ven superados en sus tareas, no pudiendo separar un tiempo diario para el cepillado dentario.
- No habría control sobre los alimentos que ingieren los niños. Apareciendo los más peligrosos para la salud bucal como los más ingeridos.
- Presencia de Bolsita de higiene pero con ausencia significativa de cepillo dental, lo que imposibilitaría realizar la higiene bucal diariamente.
A nivel equipo de salud odontológico:
- Ausencia de Odontólogos en establecimientos escolares especiales
- Ausencia de planes de salud bucal para Escuelas Especiales.
- Ausencia de asesoramiento sobre salud bucal a maestros
- Ausencia de asesoramiento sobre salud bucal a padres
A nivel padres:
- Desconocimiento sobre salud bucal en general y menos aún acerca de las diferencias en sus hijos con discapacidad.
- Ausencia de consulta periódica al Odontólogo
- Ignorancia sobre temas de salud bucal más complejos y que competen a las personas con discapacidad.
- No valorar adecuadamente la salud de la dentición temporaria
A nivel niños con discapacidad:
- Estados bucales deteriorados
- Abandono de la ciencia odontológica como grupo vulnerable
- Anestesia general como única alternativa de atención para aquellos niños que rechazan el tratamiento.
- Extracciones múltiples como alternativa de tratamiento.
Por qué EDUCACIÓN para SALUD BUCAL?
Porque el BINOMIO EDUCACIÓN-SALUD es una estrategia donde el componente preventivo es el protagonista en acciones de colocar los límites precisos a la enfermedad prevalente en grupos de riesgo como son los niños con discapacidad. En esta estrategia los actores sociales, y en particular el binomio Maestro-Odontólogo son los adecuados para llevar a cabo este tipo de actividades y asegurar que perduren en el tiempo.
Apostar a que con el tiempo irán arrojando como resultado un cambio positivo en la concepción sobre salud oral de los pacientes, que se reflejará en los tratamientos que estos necesiten, observándose la disminución de las actividades mutilantes y el significativo aumento de las actividades orientadas a la prevención.
Es importante resaltar lo productivo de la intervención en la triada Niños con discapacidad-Padre-Maestro, por cuanto los miembros de esta triada cumplen el rol de "educandos", obtuvieron nuevos conocimientos sobre los temas impartidos, lo cual permitió su mejor preparación, así como responsabilizarles con su propia salud, la de sus alumnos y sus hijos, y la adopción de estilos de vida saludables.
El modelo de intervención educativa muestra eficacia, al modificarse favorablemente los saberes sobre salud bucal en los maestros, padres y niños especiales.
A partir de los datos recogidos se pueden inferir aspectos de la realidad que suceden en un subsector de la Educación Especial como es por ejemplo que muchas veces las Instituciones educativas se limitan a contener a niños con discapacidad y por otra parte, muchas otras a implementar el curriculum con saberes y competencias tendientes lograr un futuro adulto autoválido en las capacidades que naturalmente posee el sujeto.
De la primera etapa donde se obtuvieron datos sobre aspectos generales cantidad de Escuelas Especiales en la Provincia, matrícula 2009, localización geográfica y discapacidad que atienden, puede iniciarse un diagnóstico macro:
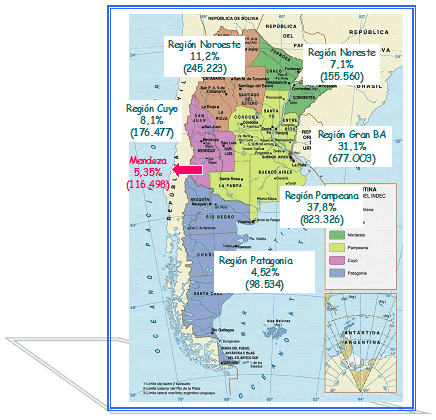
Si consideramos los datos del Instituto Nacional de Estadísticas y Censos, en la provincia de Mendoza viven 116.498 personas con discapacidad, representando un 5,35% de las estadísticas nacionales.
De ellos, 4872 están escolarizados, quedando más de 100.000 individuos con discapacidad fuera del sistema educativo. Este dato no es menor, dado que lamentablemente el acceso a la educación especial está todavía obstaculizada por un estigma que es la "discapacidad misma" por un lado y por la ausencia de establecimientos que contengan enfermedades discapacitantes complejas, severas y de difícil manejo, incluso para los docentes formados en esa especialidad.
La localización geográfica de los establecimientos dista mucho de ser la ideal. Es evidente que lamentablemente la escasez de Escuelas especiales alejadas de centros urbanos es una debilidad del sistema. Por otra parte, las Instituciones Educativas Especiales, además de instalarse en Centros de mayor densidad de población, cuentan con la cercanía de hospitales de alta complejidad, y la concentración de Profesionales de Rehabilitación en cantidad y calidad. Por lo cual, aquellas familias con algún miembro discapacitado que resida lejos de estas ciudades, se ven perjudicados al momento de acceder a estos servicios.
Con respecto a la discapacidad que contienen los establecimientos educativos, no se aprecia la inclusión de algunas discapacidades complejas como Trastornos generalizados del desarrollo: autismo, síndrome de Rett, Síndrome de Arperger, etc., entre otras.
En la segunda etapa, se entrevista a uno de los actores sociales más importantes del proceso educativo en el Sistema de Educación Especial que son los maestros.
Pertenecían a Instituciones educativas de los Municipios/Departamentos del conurbano mendocino y a la Capital de la provincia, correspondiente al oasis norte de ella. Zona con la más alta densidad demográfica. Cuenta con todos los servicios sanitarios, educativos y sociales de alta complejidad, dato que permite un fácil acceso a terapias de rehabilitación, atención temprana, hospitales, centros de atención primaria, etc.
Ellos, al ser encuestados revelan una ausencia marcada de aspectos que se refieren a la salud bucal en los programas analíticos anuales a desarrollar con sus alumnos. Aparece, aunque solapada, una marcada resistencia a agregar algo más al quehacer diario, ya que los grupos de alumnos son numerosos y en algunos casos heterogéneos, niños con discapacidad leve, y multidiscapacitados que necesitan una atención personalizada difícil para ellos de cumplir.
Es así, que la alimentación de los niños, altamente peligrosa para la salud bucal, por el exceso de azúcares, frecuencia, consistencia, medicamentos dulces, etc. muestra que los hábitos dietarios sin su correspondiente cepillado posterior a la ingesta es un obstáculo que es necesario trabajar con la comunidad educativa toda. Incluso el uso de sustitutos alimentarios menos peligrosos y variados.
Un dato llamativo fue la NO mención en ningún momento del Odontólogo como referente en salud bucal. Aunque no se preguntaba acerca de él específicamente, las entrevistas, que no se limitaban solamente al cuestionario permitían ser un detonante para explayarse en otros temas de su práctica docente, sus honorarios, las largas jornadas de trabajo, la respuesta tibia de los padres a sus requerimientos, etc. Es así, que los 105 docentes que intervinieron proporcionaron información muy enriquecedora.
La tercera etapa, en la que los padres expresaron sus saberes acerca de la salud bucal en general y en particular de sus niños con discapacidad, debe resaltarse la escasa o nula información recibida de los Profesionales de la Salud en general y de los Odontólogos en particular.
Por lo cual el tema SALUD BUCAL en la DISCAPACIDAD, constituye un saber y una competencia que indefectiblemente debe incorporarse en los planes de estudios de las carreras de formación superior (universitarias) de la salud y la educación, y ocupar un lugar sostenido en el tiempo y espacio de los ámbitos donde la educación formal o no formal se incorpora en las comunidades vulnerables.
Por último, la recolección de datos se centró en la atención odontológica de niños con discapacidad que concurren a la consulta. Puede apreciarse, que las dos edades en donde los padres toman conciencia de la salud bucal de sus hijos con discapacidad es entre los 3 y 4 años y luego entre los 6 y los 7 años.
No es casual, que antes de los 3 años, la familia está resolviendo la problemática de la discapacidad en el contexto intrafamiliar: la noticia, la etapa de shock, las culpas, el por qué a mi?, las visitas a distintos profesionales de la salud, (genetista, pediatra, neonatólogo, etc) que afirme el diagnóstico o niegue la noticia recibida. Generalmente, estos niños al tener retraso en la erupción de la dentición temporaria, la salud bucal no representa para los padres un problema en estos momentos de aturdimiento.
Entre los 3 y 4 años, los niños con discapacidad están en plena erupción de piezas deciduas o bien están completándola. A los 6 y 7 años, aparece otro momento significativo de consulta, ya que comienzan la época de recambio y la aparición de la dentición permanente y en muchos casos la escolarización.
De todos modos, la atención clínica odontológica demuestra a estas edades un perfil de prestaciones donde el 68% de las mismas tienen carácter preventivo, lo que llevaría a pensar ¿qué ocurriria si se pudiera bajar la edad de intervención odontológica de estos niños cuando recién nacen? Y obviamente la respuesta la encontraremos en las bocas sanas de los niños que aún sin dientes ya están siendo estimulados a nivel orofacial e higienizados después del amamantamiento o la mamadera.
Quién enseñará esta información a las mamás de estos niños? Aunque la respuesta pueda ser el agente sanitario, el maestro, el odontólogo, etc. lo importante que se instales estos hábitos de salud.
Por lo tanto, además de trabajar con los padres para que incluyan estrategias de salud bucal en el hogar y con los maestros para incoroporar hábitos de higiene bucal regular en el aula es importante alcanzar un adecuado nivel de conocimientos de todos: padres, maestros y niños especiales.
Para ello, es necesario que se logre participación activa mediante juegos e intervenciones; la motivación de lograr la condición de promotor de la salud, (Fiorrillo N, 1991). La Educación para la salud bucal mediante el trabajo interdisciplinario con maestros especiales debe lograrse a través de un programa educativo en el plan de estudios de los alumnos.
En el hogar, el alumno con discapacidad a través de sí mismo o por medio de alguna persona en la escuela es que el niño discapacitado adquiere el hábito de cepillarse los dientes. Esto permite sugerir una reevaluación de los programas de educación para la salud vigentes.
¿Por qué la salud bucal es un contenido transversal?
La educación para la salud pretende dar respuesta a algunos interrogantes planteados por problemas y fenómenos sociales de difícil resolución, por ello es considerada un tema transversal.
Al tratar el tema de la prevención y la salud bucodental, habría que plantearse las siguientes preguntas:
¿Qué debe hacer la escuela para que la enseñanza obligatoria transmita los valores necesarios para crear conductas responsables?
¿ Cuál es la función del docente en el proceso de integración de las áreas del aprendizaje con la realidad de este conflicto?
En la búsqueda de respuestas, la escuela juega un papel importante.
"Educación para la salud", del mismo modo que "Derechos Humanos", "Educación para la paz" y "Educación ambiental" son temas transversales que los docentes deben considerar en sus planificaciones, asignándoles espacios relevantes para su tratamiento. Y los Odontólogos deben considerar el trabajo transdisciplinario a la hora de llevar a cabo estos objetivos.
Acerca de los contenidos transversales
Los temas transversales abarcan contenidos culturales trascendentales destinados a paliar cuestiones que cada sociedad considera como importantes y dignos de análisis y tratamiento.
Presentan ciertas características:
- Son contenidos vertebrales en el currículo y, a la hora de manifestarse, lo hacen en situaciones concretas del ámbito escolar.
- Demandan del docente coherencia entre los valores inculcados y las acciones ejercidas frente a los alumnos.
- Permiten incluir otros contenidos e integrarse a otros problemas.
- Tienen un sentido y una intencionalidad concreta.
- Su finalidad la constituyen valores básicos y universales.
Por lo cual, SALUD BUCAL en el BINOMIO EDUCACIÓN y SALUD debe estar presente.
Trabajar por proyectos
Entendemos por proyecto un curso de acción, un conjunto de acciones destinadas a un fin, una negociación para producir, un planteamiento sobre el conocimiento escolar, un modo de organizar el proceso de enseñanza-aprendizaje.
Los proyectos de trabajo:
- están relacionados con la realidad, parten de los intereses de los alumnos, propician su aplicación a otras situaciones;
- no atomizan el aprendizaje, permiten descubrir y construir los contenidos (saberes);
- se inscriben en el marco de las clases cooperativas; tienen conexión con las teorías y las prácticas pedagógicas que estimulan la investigación del entorno, la interacción y la integración de los saberes escolares.
Organizar un proyecto de trabajo con los alumnos implica que el docente asuma el lugar de coordinador para que los alumnos adquieran un lugar central en su aprendizaje.
Entonces cabe preguntarse: ¿cuáles son las condiciones que los docentes deben considerar para hacer posible la formulación de un proyecto que involucre a la comunidad educativa especial?
- La valoración que se le otorgue al proceso de construcción conjunta de conocimientos.
- Planificar, ejecutar y evaluar dentro del BINOMIO EDUCACIÓN - SALUD BUCAL, Maestros y Odontólogos
- La disposición para promover el aprendizaje desde una perspectiva grupal, para que los niños aprendan con y de los otros niños, con y del docente.
- La promoción del desenvolvimiento autónomo de los niños con discapacidad y con la ayuda y compromiso de sus padres.
- El respeto por los distintos ritmos de aprendizaje.
- La promoción de un modelo de enseñanza participativo.
- La necesidad de generar preguntas y aprender a plantearlas, especialmente en actividades con los padres.
Por otra parte, en el Proyecto de Moncunil, J.A., sobre Estrategia mediadora para la promoción de salud bucal en niños y adolescentes con síndrome de Down (2007) se planteó como objetivo: Diseñar, implementar y evaluar juegos colectivos con componente didáctico adaptados a los intereses y potencialidades de personas con síndrome de Down, como estrategias mediadoras para la promoción de la salud bucal.
Se diseñaron juegos colectivos con componente didáctico de acuerdo con el diagnóstico psico-pedagógico y los aportes de los docentes. Dichos juegos se incluyeron en las actividades del aula y fuera del aula con la participación de otros mediadores: padres, hermanos, abuelos. Los juegos fueron evaluados por parte de los mediadores (maestros y padres) a través de encuestas.
La evaluación de las estrategias implementadas resultó positiva. Los mediadores expresaron que hubo cambio de conducta en los niños y adolescentes respecto al cuidado de su salud; el examen clínico reveló disminución en el Índice de Higiene Oral y un importante aumento en el número de elementos obturados, lo que evidenciaría la toma de conciencia y movilización de la familia con respecto a la necesidad de consulta e intervención del profesional odontólogo; en relación a los hábitos de higiene, se observó aumento del uso del cepillo y una mejora sustancial en la calidad del cepillado.
La construcción conjunta de un eje que organice los contenidos en función de la necesidad de resolver las preguntas o interrogantes que guíen el proyecto de trabajo (Maddoni, 1996).
A pesar de las mejoras obtenidas con el tiempo en la salud oral de los niños con discapacidad, continúa siendo una realidad de nuestra población discapacitada, el que sus necesidades de atención en salud bucodental son las más olvidadas y las menos atendidas. La caries dental, la enfermedad periodontal y trastornos bucales de otra naturaleza constituyen problemas singulares en la asistencia odontológica de pacientes discapacitados constituyendo un problema de salud pública
Algunas razones que contribuyen a explicar esta falta de atención radican en carencias formativas y falta de experiencias educativas.
En el Taller de Salud Oral para la Región de las Américas, realizado en México (2009), se aseguró que la estrategia-eje reconoce que una agenda de salud bucal común requiere de asociaciones fortalecidas entre las comunidades dentales públicas y privadas vinculadas con las educativas. En él se plantearon los siguientes objetivos y estrategias:
Objetivos específicos:
- Identificar comunidades vulnerables en cada país
- Identificar soluciones sostenibles para el mejoramiento de la salud bucal en los niveles gubernamental, profesional y académico.
- Diseñar intervenciones estratégicas para las comunidades vulnerables identificadas
Con el fin de cumplirlos, se espera lo siguiente:
- Establecer una red de redes, enlazando los esfuerzos de las facultades de odontología, federaciones odontológicas y programas de salud bucal gubernamentales que tienen un impacto en el mejoramiento de la salud bucal en cada país.
- Catalizar las acciones específicas sobre salud bucal para poblaciones vulnerables, y mejorar el acceso.
- Promover la participación para unir esfuerzos
Las prácticas de higiene oral mecánica son la piedra angular de la prevención y el control de las dos enfermedades orales más prevalentes, la caries y las enfermedades periodontales.
El estímulo precoz del control de placa en niños depende principalmente de la motivación de los padres educadores, que deben incitar a los niños a realizar ellos mismos su higiene oral desde que tengan la habilidad suficiente para hacerlo, supervisándolos adecuadamente.
En los niños con discapacidad, la prevalencia de placa, gingivitis y caries sin tratar es elevada, y precisan de planes especiales dirigidos a sus cuidadores para controlar los factores de riesgo. En principio, la ayuda y motivación de sus padres, maestros y cuidadores para mantener una higiene correcta.
Los buenos hábitos de salud son más fáciles de establecer en la infancia, pues es más sencillo instaurar un hábito nuevo que modificar el existente (Manau, C., 2004)
Aspectos a tener en cuenta:
- La motivación de padres y educadores para estimular el control de placa en los niños con discapacidad es fundamental.
- El cepillado individual debe ser realizado por el niño desde edades tempranas, aunque con la supervisión de padres y educadores en los primeros años. Más allá de la discapacidad siempre debe estimularse la autoestima
- El control de la salud bucal requiere la participación o supervisión de padres y cuidadores, que han de recibir programas educativos específicos.
- La modificación del mango del cepillo facilitan el cepillado cuando la destreza manual es limitada.
- Los programas educativos de higiene oral sólo mantienen los cambios de conducta a largo plazo mediante el refuerzo continuado y las técnicas de motivación.
- El éxito de los programas educativos depende de: su instauración precoz.
- El compromiso directo en esta tarea de padres y educadores no puede obviarse.
- Todos los vehículos de transmisión de la información e instrucción en higiene oral son válidos.
- Los medios masivos de comunicación pueden mejorar los conocimientos de la población pero no consiguen cambios de hábitos a largo plazo.
- Promocionar el inicio de los hábitos de higiene oral desde el recién nacido a través de su madre
- Adaptar las técnicas de higiene oral las capacidades individuales del niños con discapacidad y con el apoyo de sus cuidadores.
Recomendaciones de salud pública
- Comenzar precozmente la instauración del hábito de cepillado en los niños.
- Educar a la población para recibir profilaxis profesionales con la frecuencia adecuada a sus necesidades.
- Mejorar la formación de los profesionales de la salud dental y cuidadores de personas con discapacidad en educación para la salud oral y la prevención de enfermedades orales.
- Implicar a otros profesionales sanitarios y educadores en el proceso de mantenimiento de la salud.
- Los programas educativos de higiene oral sólo mantienen los cambios de conducta a largo plazo mediante el refuerzo continuado y las técnicas de motivación.
- El éxito de los programas educativos depende de: su instauración precoz, participación de padres y educadores, factores socio-ambientales, refuerzo positivo y control profesional periódico (Manau, C., 2004)
